Ein Mesotheliom ist ein seltener Tumor des Weichteilgewebes, der von den Zellen des Mesothels ausgeht – der dünnen Gewebeschicht, die Körperhöhlen und innere Organe auskleidet. In den allermeisten Fällen ist Asbest die Ursache. Weil zwischen Asbestexposition und Erkrankung Jahrzehnte vergehen können, ist das Mesotheliom bis heute ein relevantes Thema – trotz des Asbestverbots in Deutschland seit 1993.
Inhalt dieses Beitrags
Was ist ein Mesotheliom?
Das Mesothel ist ein einschichtiges Epithelgewebe, das als dünne, zweischichtige Membran die Körperhöhlen auskleidet und die inneren Organe überzieht. Zwischen diesen Schichten befindet sich eine geringe Flüssigkeitsmenge, die ein reibungsloses Gleiten der Organe gegeneinander ermöglicht. Wenn die Zellen dieses Gewebes entarten, entsteht ein Mesotheliom.
Mesotheliome können grundsätzlich an allen Stellen auftreten, die mit Mesothel ausgekleidet sind:
- Am häufigsten in der Pleura (Brustfell) – das Rippenfell, das Lunge und Brustkorb von innen auskleidet.
- Im Peritoneum (Bauchfell), das die Bauchhöhle auskleidet.
- Sehr selten im Perikard (Herzbeutel) oder in den Hodenhüllen (Tunica vaginalis testis).
Viele Menschen verbinden das Mesotheliom mit der Lunge – gemeint ist dabei fast immer das Pleuramesotheliom, ein Tumor des Brustfells, nicht des Lungengewebes selbst. Beide Organe liegen zwar eng beieinander, sind medizinisch aber klar voneinander zu unterscheiden. Das Mesotheliom ist kein Lungenkrebs.
ICD-10-Kodierung
Der ICD-10-Code ist das internationale Klassifikationssystem, mit dem Krankheiten weltweit einheitlich verschlüsselt werden – unter anderem für Diagnosen, Abrechnungen und Statistiken. Für das Mesotheliom gelten folgende Codes:
- C45.0 – Mesotheliom der Pleura
- C45.1 – Mesotheliom des Peritoneums
- C45.2 – Mesotheliom des Perikards
- C45.7 – Mesotheliom an sonstigen Lokalisationen
- C45.9 – Mesotheliom, nicht näher bezeichnet
Malignes vs. gutartiges / benignes Mesotheliom
Malignes Mesotheliom | Benignes (gutartiges) Mesotheliom | |
Wachstum | schnell, dringt in umliegendes Gewebe ein | Langsam, lokal begrenzt |
Metastasen | Häufig (Lymphknoten, Organe) | Keine |
Asbestbezug | Ca. 80–90 % asbestbedingt | Kein Zusammenhang mit Asbest |
Prognose | Sehr ernst, meist nicht heilbar | Exzellent, aber Rückfälle möglich |
Berufskrankheit | BK-Nr. 4105 (bei Asbestexposition) | Nicht anerkannt |
Das maligne Mesotheliom ist eine hochaggressive Krebserkrankung. Es wächst oft diffus entlang der Organoberflächen, bildet zunächst kleine Knötchen und kann sich später zu einem flächendeckenden „Tumorpanzer“ entwickeln. Die Hauptursache ist in 80 bis 90 % der Fälle Asbestkontakt – wobei zwischen Exposition und Erkrankung eine Latenzzeit von 20 bis zu 60 Jahren liegen kann.
Formen des Mesothelioms
Mesotheliome lassen sich nach zwei unabhängigen Kriterien einteilen: nach ihrer Lage im Körper (Lokalisation) und nach ihrem feingeweblichen Erscheinungsbild (Histologie). Beide Kriterien haben direkten Einfluss auf Therapie und Prognose.
Mesotheliom nach Lokalisation
Lokalisation | Anteil | Besonderheit |
Pleura (Brustfell) | 80–85 % | Häufigste Form; fast immer asbestbedingt |
Peritoneum (Bauchfell) | 10–20 % | Höhere Frauenquote; Prognose bei Operation teils besser |
Perikard (Herzbeutel) | < 1 % | Sehr selten; schwer zu diagnostizieren |
Tunica vaginalis (Hodenhüllen) | < 1 % | Extrem selten |
Mesotheliom nach Zelltyp (Histologie)
Der feingewebliche Typ – in der Medizin als Histologie bezeichnet – ist einer der wichtigsten Prognosefaktoren beim Mesotheliom. Entsprechend der WHO-Klassifikation 2021 werden drei Haupttypen unterschieden:
Zelltyp | Häufigkeit | Prognose | Charakteristik |
Epitheloid | 50–75 % | Am günstigsten | Ähnelt normalem Mesothelgewebe; häufigster Typ |
Sarkomatoid | 10–25 % | Ungünstig | Spindelförmige Zellen; sehr aggressiv |
→ Desmoplastisch | Sehr selten | Besonders ungünstig | Sonderform des Sarkomatoiden; dichtes, faseriges Gewebe |
Biphasisch (gemischt) | 20–30 % | Mittel | Mischform; mind. 10 % beider Zelltypen muss vorliegen |
Je höher der epitheloide Anteil, desto günstiger die Prognose. Das epitheloide Mesotheliom spricht auch besser auf Therapien an als sarkomatoide oder biphasische Formen.
Sonderform: Multizystisches Mesotheliom und Mesotheliom bei jungen Frauen
Zwei mesotheliale Befunde nehmen eine Sonderrolle ein, da sie fast ausschließlich Frauen betreffen und keinen Zusammenhang mit Asbest haben:
Multizystisches Mesotheliom (BMPM)
Das benigne multizystische peritoneale Mesotheliom (auch: Inklusionszysten) ist ein seltener, meist gutartiger Prozess im Bauchfell, der traubenartige Zysten bildet. Er tritt fast ausschließlich bei Frauen im gebärfähigen Alter auf. Die Prognose ist gut, allerdings liegt die Rückfallrate nach Operation bei bis zu 50 %.
Hoch differenzierter papillärer mesothelialer Tumor (WDPMT)
Der hoch differenzierte papilläre mesotheliale Tumor wurde früher oft als Mesotheliom bezeichnet. Er wird häufig als Zufallsbefund bei Operationen im Bauchraum junger Frauen entdeckt. Er wächst extrem langsam und bildet keine Metastasen. Seit 2021 wird er offiziell nicht mehr als Mesotheliom, sondern als mesothelialer Tumor klassifiziert. Diese Abgrenzung ist wichtig: Ein solcher Befund hat eine grundlegend andere Prognose als ein malignes Mesotheliom.
Peritoneales Mesotheliom – Definition und Besonderheiten
Das Mesotheliom des Bauchfells – medizinisch als peritoneales Mesotheliom bezeichnet – ist der häufigste primäre bösartige Tumor des Peritoneums und gleichzeitig die zweithäufigste Form des Mesothelioms insgesamt.
In Deutschland erkranken jährlich etwa 140 Personen daran. Im Gegensatz zum Pleuramesotheliom, das meist Männer betrifft, ist der Frauenanteil hier mit ca. 40 % deutlich höher. Etwa 80 % der Fälle sind auf Asbestexposition zurückzuführen – der Anteil nicht-asbestbedingter Fälle ist jedoch höher als bei der pleuralen Form.
Typische Symptome sind Bauchwasser (eine krankhafte Flüssigkeitsansammlung im Bauchraum), Bauchschmerzen, Gewichtsverlust und Verdauungsstörungen bis hin zum Darmverschluss. Bei konsequenter Behandlung – Operation zur vollständigen Tumorentfernung kombiniert mit einer anschließenden Spülung des Bauchraums mit erwärmter Chemotherapielösung (HIPEC) – ist die Prognose teils etwas besser als beim Pleuramesotheliom.
Ursachen und Häufigkeit des Mesothelioms
Wie entsteht ein Mesotheliom? Ursachen und Risikofaktoren
Die Entstehung eines Mesothelioms ist ein jahrzehntelanger Prozess. Im Zentrum steht fast immer Asbest, der für etwa 80 bis 90 % aller Mesotheliome in Deutschland verantwortlich ist.
Schritt für Schritt: So wirken Asbestfasern im Körper
- Mikroskopisch kleine Asbestfasern werden eingeatmet oder seltener verschluckt.
- Sie gelangen in die Lungenbläschen und wandern über Jahrzehnte langsam durch das Lungengewebe in das Brustfell – oder seltener in das Bauchfell.
- Da der Körper diese Fasern weder abbauen noch abtransportieren kann, verbleiben sie dauerhaft im Gewebe.
- Als Fremdkörper verursachen sie chronische Entzündungen und Schäden an der DNA der Mesothelzellen.
- Über die Zeit können die Zellen entarten – ein Mesotheliom entsteht.
Welche weiteren Faktoren erhöhen das Risiko?
Neben Asbest spielen folgende Faktoren eine – deutlich untergeordnete – Rolle: andere faserige Mineralien wie Erionit (besonders in Teilen der Türkei bekannt), zurückliegende Strahlentherapie im Brustbereich, Infektionen mit dem Simian-Virus 40 (SV40), chronische Entzündungsprozesse sowie genetische Faktoren. Mutationen im BAP1-Gen erhöhen das individuelle Risiko dabei besonders stark.
Rauchen und Mesotheliom
Im Gegensatz zum Lungenkrebs besteht beim Mesotheliom keine nachgewiesene Verbindung zum Tabakkonsum. Rauchen erhöht jedoch in Kombination mit Asbest das Risiko für Lungenkrebs massiv – ein Rauchstopp bleibt daher für asbestexponierte Personen besonders wichtig.
Asbestose und Mesotheliom
Asbestose und Mesotheliom sind zwei verschiedene Erkrankungen – auch wenn die Begriffe im Alltag häufig gleichgesetzt werden. Die Asbestose ist eine chronische Lungenerkrankung, bei der das Lungengewebe durch Asbeststaub vernarbt und versteift. Ein Mesotheliom kann sich im Verlauf einer Asbestose entwickeln, tritt aber häufig auch ohne vorangehende Lungenveränderungen auf.
Latenzzeit des Mesothelioms und Faserjahre
Das Mesotheliom ist durch extrem lange Zeiträume zwischen Exposition und Krankheitsausbruch gekennzeichnet – das erklärt, warum auch heute noch regelmäßig neue Fälle auftreten, obwohl Asbest in Deutschland bereits seit 1993 verboten ist.
Latenzzeit
Die Zeitspanne zwischen dem ersten Asbestkontakt und dem Auftreten der Erkrankung beträgt in der Regel 20 bis 60 Jahre. Experten rechnen daher erst um das Jahr 2060 mit einem Ende der asbestbedingten Neuerkrankungen.
Faserjahre
Um die berufliche Asbestbelastung messbar zu machen, wird das Konzept der Asbestfaserjahre genutzt. Ein Faserjahr entspricht einer Konzentration von einer Million Asbestfasern pro Kubikmeter Luft über 240 Arbeitstage im Jahr bei achtstündiger täglicher Einwirkung.
Das ist auch rechtlich relevant: Beim Mesotheliom (BK-Nr. 4105) wird jeder Fall auf eine mögliche Berufskrankheit geprüft, da bereits geringe kumulative Asbestbelastungen nach Jahrzehnten zum Tumor führen können. Beim asbestbedingten Lungenkrebs (BK 4104) fordern die Unfallversicherungsträger dagegen den Nachweis von mindestens 25 Faserjahren.
Wie häufig ist ein Mesotheliom?
Mesotheliome sind insgesamt seltene Tumoren – aufgrund ihrer Schwere aber medizinisch und sozialrechtlich hochrelevant.
Hier einige Kennzahlen zum Thema „Mesotheliom“:
Daten (Deutschland) | |
Neuerkrankungen/Jahr | Ca. 1.500–1.600 Fälle |
Pleuramesotheliom | Ca. 1.200–1.300 Fälle/Jahr (80–90 %) |
Peritoneales Mesotheliom | Ca. 140 Fälle/Jahr |
Geschlecht (Pleura) | Ca. 80 % Männer (berufliche Exposition) |
Erkrankungsalter | Mittleres Alter 74–77 Jahre |
Regionale Häufungen | Hamburg, Bremen, Ruhrgebiet (historischer Schiffsbau/Industrie) |
Trotz des Asbestverbots ist bislang kein deutlicher Rückgang der Fallzahlen erkennbar – die Latenzzeit wirkt nach.
Symptome des Mesothelioms
Mesotheliome verursachen im Anfangsstadium oft keine oder nur sehr unspezifische Beschwerden. Das ist medizinisch problematisch: Weil die Symptome anderen Erkrankungen ähneln, wird die Diagnose häufig erst in einem fortgeschrittenen Stadium gestellt. Bei allen Formen können allgemeine Beschwerden wie ungewollter Gewichtsverlust, Appetitlosigkeit, starke Müdigkeit und Leistungsminderung sowie Nachtschweiß und wiederkehrendes Fieber ohne erkennbare Ursache auftreten.
Symptome des Pleuramesothelioms im Überblick
Das Pleuramesotheliom ist das häufigste der Mesotheliome. Es manifestiert sich primär im Brustkorb. Die Beschwerden entwickeln sich oft schleichend über Monate:
- Atemnot: Häufig das erste Symptom. Sie entsteht, weil das Tumorwachstum die Lunge einengt oder sich Flüssigkeit im Spalt zwischen Lunge und Brustwand ansammelt.
- Pleuraerguss: Diese einseitige Flüssigkeitsansammlung – umgangssprachlich oft als „Wasser in der Lunge“ bezeichnet – ist das häufigste Warnzeichen und oft der erste Befund bei bildgebenden Untersuchungen.
- Schmerzen im Brustkorb: Dumpfe, diffuse Schmerzen im Bereich der Brustwand, die sich verstärken, wenn der Tumor in Brustwand, Rippen oder Nerven einwächst.
- Husten: Ein hartnäckiger, meist trockener Reizhusten, der auf herkömmliche Medikamente nicht anspricht.
- Selten: Spontaner Lungenkollaps, Heiserkeit oder Augensymptome durch Nerveneinwachsung im fortgeschrittenen Stadium.
Symptome des peritonealen Mesothelioms
Beim Mesotheliom des Bauchfells stehen Beschwerden im Bauchraum im Vordergrund – sie sind jedoch oft uncharakteristisch und werden leicht für andere Erkrankungen gehalten. Bei bis zu 90 % der Patienten sammelt sich Flüssigkeit im Bauchraum (Bauchwasser), was zu einer deutlichen Zunahme des Bauchumfangs und einem Spannungsgefühl führt. Hinzu kommen häufig unspezifische Bauchschmerzen sowie Verdauungsstörungen wie Übelkeit, Erbrechen, Durchfall oder hartnäckige Verstopfung. Im fortgeschrittenen Stadium kann der Tumor den Darm so einmauern, dass ein lebensgefährlicher Darmverschluss entsteht. Gelegentlich wird die Diagnose auch zufällig bei einer Operation wegen eines Nabelbruchs gestellt – in etwa 10 % der Fälle.
Diagnose
Die Mesotheliomdiagnose stellt aufgrund der Seltenheit und der unspezifischen Symptome eine große diagnostische Herausforderung dar. Sie wird häufig erst in fortgeschrittenen Stadien gestellt. Aufgrund der Komplexität sollte die Diagnostik unbedingt in spezialisierten Mesotheliomeinheiten erfolgen.
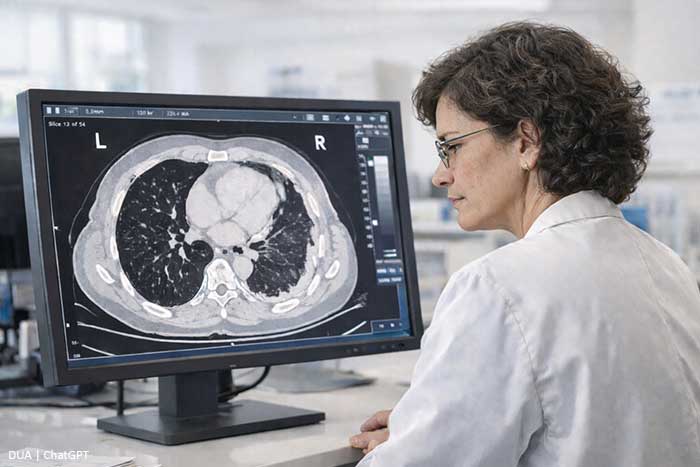
Bildgebung und Diagnostik
Die Diagnosestellung basiert auf einer Kombination aus Krankengeschichte – insbesondere der Berufsbiografie hinsichtlich möglicher Asbestexposition –, körperlicher Untersuchung, bildgebenden Verfahren und der feingeweblichen Gewebesicherung.
Bildgebende Verfahren:
- Röntgenaufnahme des Brustkorbs: Häufig der erste Hinweis – ein einseitiger Pleuraerguss oder Verschattungen der Brustwand können auf ein Mesotheliom hindeuten.
- Computertomografie (CT): Gilt als die beste Methode, um Ausdehnung und Eindringtiefe des Tumors sowie einen möglichen Lymphknotenbefall zu beurteilen. Beim peritonealen Mesotheliom wird das CT auf den gesamten Rumpf ausgedehnt, um die Tumorausbreitung vollständig zu erfassen.
- PET-CT: Beurteilt die Stoffwechselaktivität des Tumors und schließt Absiedlungen in anderen Organen aus.
- MRT: Ergänzend eingesetzt, um das Einwachsen in Brustwand, Zwerchfell oder Wirbelsäulenbereich genauer darzustellen.
Gewebeprobe – der Goldstandard:
Eine Biopsie – also die Entnahme einer kleinen Gewebeprobe – ist für die gesicherte Diagnose zwingend erforderlich. Eine alleinige Untersuchung von Ergussflüssigkeit reicht in der Regel nicht aus. Beim Pleuramesotheliom erfolgt die Entnahme meist über einen kleinen Einschnitt im Brustkorb, durch den eine Kamera eingeführt wird (Thorakoskopie). Beim peritonealen Mesotheliom wird entsprechend der Bauchraum mit einer Kamera untersucht (Bauchspiegelung).
Laboruntersuchung des Gewebes:
Im Labor wird anhand spezifischer Gewebemarker geprüft, ob es sich tatsächlich um ein Mesotheliom handelt – und nicht um einen anderen Tumor, der dem Mesotheliom ähnelt. Diese Untersuchung ist entscheidend, da das Mesotheliom unter dem Mikroskop anderen Krebsarten täuschend ähnlich sehen kann.
Wie schnell wächst ein Mesotheliom?
Hier muss man zwischen zwei grundlegend verschiedenen Phasen unterscheiden. Zwischen dem ersten Asbestkontakt und dem Ausbruch der Erkrankung wächst kein Tumor – die Fasern verursachen über 20 bis 60 Jahre schleichend chronische Schäden. Sobald die Zellen jedoch entartet sind, handelt es sich um einen hochaggressiven, schnell wachsenden Tumor, der sich diffus entlang der Oberflächen ausbreitet und innerhalb kurzer Zeit einen „Tumorpanzer“ bilden kann. Gutartige Formen wie das multizystische peritoneale Mesotheliom oder der WDPMT wachsen dagegen sehr langsam über Jahre.
Differentialdiagnose
Aufgrund seines vielfältigen Erscheinungsbilds muss das Mesotheliom von zahlreichen anderen Erkrankungen abgegrenzt werden. Beim Pleuramesotheliom sind das vor allem Krebsabsiedlungen anderer Tumoren im Brustfell (z. B. von Lungen-, Brust- oder Nierenkrebs), eine Entzündung des Brustfells (Pleuritis) sowie harmlose Asbestplaques als Folge alter Asbestexposition. Beim peritonealen Mesotheliom kommen Krebsabsiedlungen von Magen-, Darm- oder Eierstockkrebs im Bauchfell infrage, ein schleimbildender Tumor vom Blinddarm (Pseudomyxoma peritonei) sowie gutartige Zysten oder Endometriose beim multizystischen Typ.
Behandlung des Mesothelioms
Die Behandlung des Mesothelioms ist komplex. Weil eine einzelne Therapieform in der Regel nicht ausreicht, wird das Vorgehen individuell in interdisziplinären Tumorkonferenzen festgelegt – einem Gremium aus Spezialisten verschiedener Fachbereiche.
Beim Pleuramesotheliom gilt als chirurgischer Standard heute die erweiterte Pleurektomie/Dekortikation (eP/D) – das Brustfell wird unter Erhalt der Lunge entfernt. Die radikalere Variante, bei der ein ganzer Lungenflügel mitentfernt wird, kommt nur noch selten in spezialisierten Zentren zum Einsatz. Beim peritonealen Mesotheliom ist das Ziel die vollständige Entfernung aller sichtbaren Tumorknoten im Bauchraum (zytoreduktive Chirurgie). Im Anschluss an die Operation wird der Bauchraum häufig mit einer erwärmten Chemotherapielösung gespült (HIPEC) – die Wärme erhöht dabei die Aufnahme des Medikaments in verbliebene Tumorzellen. Chemotherapie und Bestrahlung werden je nach Tumorstadium und Allgemeinzustand ergänzend eingesetzt.
Immuntherapie beim Mesotheliom
Immuntherapeutische Ansätze nutzen das körpereigene Immunsystem, um Krebszellen gezielt anzugreifen – sie gehören zu den bedeutendsten Neuerungen in der Mesotheliom-Behandlung der letzten Jahre.
Die Kombination der Wirkstoffe Nivolumab und Ipilimumab ist als erste Therapieoption für das nicht operierbare maligne Pleuramesotheliom zugelassen. Beide Medikamente gehören zur Gruppe der sog. Checkpoint-Inhibitoren: Sie heben eine Art „Bremse“ im Immunsystem auf, sodass die körpereigenen Abwehrzellen den Tumor wieder erkennen und angreifen können. Besonders Patienten mit aggressiveren Zelltypen (sarkomatoid oder biphasisch) profitieren signifikant. Mit Pembrolizumab steht ein weiterer Wirkstoff aus derselben Medikamentenklasse zur Verfügung, der in Kombination mit Chemotherapie ebenfalls für bestimmte Formen des nicht operierbaren Pleuramesothelioms zugelassen ist. Beim peritonealen Mesotheliom gibt es aufgrund der Seltenheit weniger Studiendaten – eine vergleichbare Wirksamkeit wird jedoch angenommen.
Neue Behandlungsansätze
In der Mesotheliom-Forschung wurden zuletzt neue Verfahren entwickelt, die die Wirksamkeit der Standardtherapien erhöhen sollen:
- HITOC / HITHOC (Pleura): Unmittelbar nach der Operation wird der Brustkorb mit einer erwärmten Chemotherapielösung gespült. Die Wärme erhöht die Aufnahme des Medikaments in verbliebene Tumorzellen.
- HIPEC (Peritoneum): In Kombination mit der vollständigen operativen Tumorentfernung gilt diese Methode als Therapie der Wahl beim peritonealen Mesotheliom.
- PIPAC (Peritoneum): Für Patienten mit ausgedehntem Befall, die nicht operiert werden können. Die Chemotherapie wird dabei als feiner Nebel unter leichtem Druck über kleine Bauchschnitte in den Bauchraum eingebracht – so erreicht sie auch schlecht zugängliche Tumoranteile.
- Tumor Treating Fields (TTFields): Wechselnde elektrische Felder, die über Pflaster auf der Haut erzeugt werden und die Zellteilung von Tumorzellen stören. In Europa für das nicht operierbare Pleuramesotheliom in Kombination mit Chemotherapie zugelassen.
- Früherkennung durch Biomarker: Bluttests auf die Marker Calretinin und Mesothelin können ein Mesotheliom bei asbestexponierten Personen in Studien bis zu 12 Monate vor den ersten klinischen Symptomen erkennen.
Spezialkliniken und Mesotheliomzentren
Aufgrund der Seltenheit und der diagnostischen Komplexität sollte die Behandlung grundsätzlich in einer spezialisierten Einrichtung – einer zertifizierten Mesotheliomeinheit – erfolgen. Die Deutsche Krebsgesellschaft (DKG) zertifiziert gemeinsam mit der Gesetzlichen Unfallversicherung (DGUV) solche Einheiten und stellt damit hohe Qualitätsstandards sicher. Patienten profitieren von hohen Fallzahlen, interdisziplinären Teams aus Thoraxchirurgie, Pneumologie, Onkologie und Strahlentherapie sowie der Möglichkeit zur Teilnahme an klinischen Studien.
Das Deutsche Mesotheliomregister in Bochum steht als nationales Referenzzentrum für die Sicherung der feingeweblichen Diagnose zur Verfügung. Spezialisierte Ambulanzen bieten zudem Sprechstunden für Beratung und Zweitmeinungen an – besonders empfehlenswert vor großen operativen Eingriffen.
Prognose, Lebenserwartung und Heilungschancen
Ist ein Mesotheliom heilbar? Heilungschancen und Erfahrungen
Das maligne Mesotheliom gilt insgesamt als nur in Ausnahmefällen heilbar. Eine vollständige Heilung ist in der Regel deshalb nicht möglich, weil die Erkrankung häufig erst in fortgeschrittenen Stadien erkannt wird und dann größere Tumoranteile nicht mehr vollständig entfernt werden können. Selbst bei aggressiven Behandlungsansätzen sind lokale Rückfälle häufig.
Die individuellen Heilungschancen hängen von mehreren Faktoren ab: Der Zelltyp spielt eine zentrale Rolle – epitheloide Tumoren haben eine deutlich bessere Prognose als sarkomatoide oder biphasische. Darüber hinaus haben jüngere Patienten (unter 75 Jahren) und Frauen statistisch bessere Aussichten, ebenso Betroffene mit einem guten Allgemeinzustand. Je früher die Diagnose gestellt wird, desto größer sind die therapeutischen Optionen.
Gutartige Formen wie der WDPMT oder das multizystische peritoneale Mesotheliom haben dagegen eine exzellente Prognose.
Lebenserwartung und Überlebensrate
Die statistische Datenlage bezieht sich vorwiegend auf das maligne Pleuramesotheliom als häufigste Form. Ohne Behandlung führt der Tumor oft innerhalb weniger Monate zum Tod. Mit moderner Therapie liegt das mediane Gesamtüberleben bei 14 bis 18 Monaten – einzelne Patienten überleben jedoch mehrere Jahre. Die relative 5-Jahres-Überlebensrate liegt in Deutschland bei etwa 8 bis 9 % bei Männern und 13 bis 24 % bei Frauen. Bei ungünstigen Ausgangsbedingungen überleben nur etwa 12 % das erste Jahr nach der Diagnose.
Prognose und Lebenserwartung beim peritonealen Mesotheliom
Die Prognose beim Mesotheliom des Bauchfells ist statistisch etwas weniger ungünstig als bei der pleuralen Form. Das relative 5-Jahres-Überleben liegt bei ca. 27,7 % (Pleura: ca. 10,0 %). Das mediane Überleben beträgt bei Patienten unter 70 Jahren ca. 31 Monate (Pleura: 18 Monate) – bei über 70-Jährigen sinkt es auf ca. 9 Monate.
Der entscheidende Faktor ist die Vollständigkeit der Operation: Gelingt es, alle sichtbaren Tumorknoten vollständig zu entfernen, verbessert sich die Lebenserwartung erheblich. Ein Teil der statistisch besseren Zahlen erklärt sich zudem dadurch, dass beim peritonealen Mesotheliom anteilig mehr Frauen betroffen sind, die oft jünger erkranken.
Berufskrankheit und Entschädigung
Mesotheliom als Berufskrankheit (BK 4105)
Das durch Asbest verursachte Mesotheliom ist in Deutschland eine offiziell anerkannte Berufskrankheit – und trotz seiner Seltenheit die häufigste beruflich verursachte bösartige Tumorerkrankung hierzulande. Die Anerkennung erfolgt seit 1977 unter der BK-Nr. 4105 der Berufskrankheitenverordnung. Sie umfasst Mesotheliome der Pleura, des Peritoneums, des Perikards sowie der Hodenhüllen – sowohl bösartige als auch gutartige Formen.
Ärzte sind gesetzlich verpflichtet, bereits beim begründeten Verdacht auf ein Mesotheliom eine Meldung an den zuständigen Unfallversicherungsträger zu erstatten. Weil das Mesotheliom als direkter Hinweis auf frühere Asbestexposition gilt, wird grundsätzlich jeder Fall auf eine mögliche Berufskrankheit geprüft.
Eine wichtige Besonderheit: Anders als beim asbestbedingten Lungenkrebs (BK 4104) ist beim Mesotheliom kein Nachweis von 25 Faserjahren erforderlich. Da bereits geringe kumulative Asbestbelastungen nach Jahrzehnten zum Tumor führen können, reicht oft der Nachweis einer asbestgefährdenden Tätigkeit aus.
Entschädigung und rechtliche Ansprüche
Die Anerkennung als Berufskrankheit sichert Betroffenen und ihren Angehörigen umfassende Leistungen durch die gesetzliche Unfallversicherung zu: Die Kosten für medizinische Behandlung und Rehabilitation werden vollständig übernommen, bei dauerhafter Erwerbsminderung wird eine Entschädigungsrente gezahlt. Im Todesfall haben Angehörige Anspruch auf Sterbegeld und Hinterbliebenenrenten.
Für spätere Anerkennungsverfahren ist es hilfreich, die berufliche Asbestexposition so früh wie möglich schriftlich zu dokumentieren. Dabei werden nicht nur direkte Belastungen am Arbeitsplatz berücksichtigt, sondern auch indirekte Gefährdungen – etwa der regelmäßige Kontakt mit asbestbelasteter Arbeitskleidung im Haushalt.
Personen mit beruflicher Asbestexposition haben zudem auch nach Beendigung ihrer Tätigkeit lebenslangen Anspruch auf arbeitsmedizinische Vorsorge, die zentral durch die Gesundheitsvorsorge GVS organisiert wird.
Mesotheliom vorbeugen
Die wirksamste Vorbeugung ist die konsequente Vermeidung von Asbestkontakt. Da Asbest in Deutschland erst 1993 verboten wurde, stellen vor allem Altlasten in Gebäuden heute noch ein reales Risiko dar.
Asbestquellen erkennen und Altlasten richtig handhaben
Wer in einem älteren Gebäude wohnt oder arbeitet, sollte potenzielle Asbestquellen kennen: Isoliermaterialien, Bodenbeläge, Nachtstromspeicherheizungen und Dachplatten können asbesthaltig sein. Solange diese Materialien intakt sind und nicht bearbeitet werden, geht in der Regel keine akute Gefahr von ihnen aus. Kritisch wird es beim Sägen, Bohren oder Reißen – dann werden gefährliche Fasern freigesetzt.
Asbesthaltige Materialien dürfen deshalb niemals eigenhändig beschädigt oder entfernt werden. Bei Asbestverdacht im privaten oder beruflichen Umfeld sollten ausschließlich zertifizierte Fachfirmen mit Sanierung und Entsorgung beauftragt werden.
Arbeitsschutz und gesetzliche Vorschriften
Für alle Personen, die beruflich in Kontakt mit Asbest kommen können – insbesondere in der Bau- und Entsorgungsbranche – gelten strikte Vorschriften. Dazu gehören die Teilnahme an Pflichtschulungen, das Tragen von zugelassenen Atemschutzmasken und Schutzanzügen sowie die schriftliche Dokumentation der Asbestexposition im Berufsalltag. Letzteres ist keine bloße Formalität: Eine sorgfältige Dokumentation kann Jahre später entscheidend sein, um Ansprüche bei der Berufsgenossenschaft durchzusetzen.
Die gesetzlich vorgeschriebene Sachkunde für Arbeiten an asbesthaltigen Materialien wird über den Kleinen oder Großen Asbestschein nach TRGS 519 erworben – und muss alle sechs Jahre aufgefrischt werden.
Medizinische Vorsorge für exponierte Personen
Wer in der Vergangenheit beruflich mit Asbest in Kontakt war, sollte regelmäßige Vorsorgeuntersuchungen wahrnehmen und den Arzt aktiv über diese Exposition informieren – auch wenn sie Jahrzehnte zurückliegt. Versicherte haben über die Gesundheitsvorsorge GVS auch nach Ende ihrer beruflichen Tätigkeit lebenslangen Anspruch auf arbeitsmedizinische Vorsorge.
Ein konkretes Warnsignal: Einseitige Flüssigkeitsansammlungen im Brustbereich sollten bei Personen mit bekannter Asbesthistorie immer ärztlich abgeklärt werden.
Früherkennung durch Biomarker
Für die Allgemeinbevölkerung gibt es keine Screening-Empfehlung. Für Hochrisikogruppen hingegen gibt es einen vielversprechenden neuen Ansatz: Bluttests auf die Marker Calretinin und Mesothelin können ein Mesotheliom bei asbestexponierten Personen in Studien bis zu 12 Monate vor der klinischen Diagnose erkennen. Die gesetzliche Unfallversicherung setzt diese Tests im Rahmen des Erweiterten Vorsorge-Angebots (EVA) bereits gezielt ein, um bei Hochrisikopatienten eine frühere Behandlung zu ermöglichen.
Allgemeine Maßnahmen
Rauchen steht zwar in keinem direkten Zusammenhang mit dem Mesotheliom – in Kombination mit Asbest erhöht es jedoch das Risiko für Lungenkrebs massiv. Ein Rauchstopp bleibt deshalb gerade für asbestexponierte Personen eine der wichtigsten Maßnahmen zur Krebsprävention. Darüber hinaus stützen eine ausgewogene Ernährung und regelmäßige Bewegung das Immunsystem und senken das allgemeine Krebsrisiko.
Die Diagnose erfolgt in mehreren Schritten: Zunächst geben bildgebende Verfahren wie CT oder MRT erste Hinweise. Die gesicherte Diagnose erfordert jedoch immer eine Gewebeprobe (Biopsie), da das Mesotheliom unter dem Mikroskop anderen Krebsarten täuschend ähnlich sehen kann. Aufgrund der Komplexität sollte die Diagnostik in einer spezialisierten Mesotheliomeinheit erfolgen.
Das maligne Mesotheliom gilt als nur in Ausnahmefällen heilbar. Mit moderner Therapie liegt das mediane Überleben bei 14 bis 18 Monaten. Entscheidend sind der Zelltyp, das Erkrankungsstadium und der Allgemeinzustand. Gutartige Formen haben dagegen eine exzellente Prognose.
Die Frühsymptome sind oft unspezifisch: Atemnot, ein hartnäckiger Reizhusten und einseitige Flüssigkeitsansammlungen im Brustkorb sind typische erste Hinweise auf ein Pleuramesotheliom. Beim peritonealen Mesotheliom fallen zunächst Bauchumfangszunahme und diffuse Bauchschmerzen auf. Personen mit bekannter Asbestexposition sollten solche Beschwerden immer ärztlich abklären lassen.
Die besten Ergebnisse erzielt die Kombination aus Operation, Chemotherapie und gegebenenfalls Bestrahlung – abgestimmt auf den individuellen Fall in einem spezialisierten Zentrum. Ist eine Operation nicht möglich, gilt die Immuntherapie mit Nivolumab und Ipilimumab aktuell als Standard der Erstlinienbehandlung.
Ja – das maligne Mesotheliom zählt zu den Krebserkrankungen mit der schlechtesten Prognose. Eine heilende Therapie existiert bisher nicht, und die Erkrankung wird aufgrund langer Symptomfreiheit häufig erst in einem weit fortgeschrittenen Stadium entdeckt.
Der Tumor wächst diffus entlang der Organoberflächen – eine vollständige operative Entfernung ist deshalb kaum möglich. Hinzu kommt, dass er auf herkömmliche Chemotherapie wenig anspricht und die Diagnose fast immer zu spät gestellt wird.
Das könnte Sie ebenfalls interessieren:
Haben Sie Fragen zu unseren Asbest-Schulungen? Dann kontaktieren Sie uns gerne:
Disclaimer:
Die Inhalte dieses Artikels dienen ausschließlich der allgemeinen Information und ersetzen keine medizinische oder rechtliche Beratung. Trotz sorgfältiger Recherche übernehmen wir keine Gewähr für die Vollständigkeit und Richtigkeit der Angaben. Bei gesundheitlichen Beschwerden oder rechtlichen Fragen wenden Sie sich bitte an einen Arzt oder Fachanwalt.
