Das Pleuramesotheliom ist eine seltene, hochaggressive Krebserkrankung des Brustfells – und in den allermeisten Fällen eine direkte Folge von Asbestkontakt, der oft Jahrzehnte zurückliegt. Weil zwischen Exposition und Erkrankung bis zu 60 Jahre vergehen können, stellt die Diagnose Betroffene und Angehörige heute noch vor große medizinische und rechtliche Fragen. Dieser Artikel erklärt, was ein Pleuramesotheliom ist, wie es entsteht, wie es behandelt wird – und welche Ansprüche Betroffene haben.
Inhalt dieses Beitrags
Was ist ein Pleuramesotheliom?
Das maligne Pleuramesotheliom (medizinische Abkürzung: MPM) ist ein bösartiger Tumor, der von den Mesothelzellen der Pleura ausgeht – der dünnen Membran, die den Brustraum auskleidet und die Lunge umhüllt. Umgangssprachlich wird es auch als Brustfellkrebs bezeichnet.
Was diesen Tumor besonders gefährlich macht, ist sein Wachstumsmuster: Er breitet sich nicht als umschriebene Geschwulst aus, sondern wächst diffus entlang der gesamten Pleurafläche. Im fortgeschrittenen Stadium bildet er einen festen „Tumorpanzer“, der die Lunge von außen umwächst und deren Ausdehnung mechanisch verhindert.
Das Pleuramesotheliom ist mit 80 bis 85 % aller Mesotheliome die häufigste Lokalisation dieser Tumorgruppe.
Wichtige Abgrenzung: Das Pleuramesotheliom ist kein Lungenkrebs. Er entsteht im Brustfell – nicht im Lungengewebe selbst. Beide Erkrankungen liegen anatomisch nah beieinander, sind aber medizinisch klar voneinander zu unterscheiden.
Wie häufig ist das Pleuramesotheliom?
Trotz des Asbestverbots in Deutschland seit 1993 wird das Pleuramesotheliom auch heute noch diagnostiziert – die langen Latenzzeiten wirken nach.
Hier einige Kennzahlen zu dieser Erkrankung:
Daten (Deutschland) | |
Neuerkrankungen pro Jahr | Ca. 1.500–1.600 |
Anteil an allen Mesotheliomen | Ca. 80–85 % |
Geschlecht | Ca. 80 % Männer |
Inzidenz | Ca. 1,1 pro 100.000 Einwohner |
Mittleres Erkrankungsalter | 74–76 Jahre |
Regionale Häufungen | Hamburg, Bremen, Ruhrgebiet |
Die regionalen Häufungen in Bremen, Hamburg und dem Ruhrgebiet sind kein Zufall: In diesen Regionen wurde früher intensiv Schiffsbau betrieben und Schwerindustrie mit viel Asbesteinsatz betrieben.
Wie entsteht ein Pleuramesotheliom? Risikofaktoren und Auslöser
Die Entstehung eines Pleuramesothelioms ist ein jahrzehntelanger biologischer Prozess, der in den meisten Fällen mit dem Einatmen von Asbestfasern beginnt.
So wirken Asbestfasern im Körper:
- Mikroskopisch kleine Asbestfasern werden eingeatmet und dringen tief in die Lungenbläschen vor.
- Von dort wandern sie über Jahre langsam durch das Gewebe bis ins Brustfell.
- Da der Körper diese mineralischen Fasern weder abbauen noch abtransportieren kann, verbleiben sie dauerhaft im Gewebe.
- Die Fasern reizen das Gewebe über lange Zeit hinweg, lösen chronische Entzündungen aus und schädigen dabei das Erbgut der betroffenen Zellen.
- Durch diese dauerhaften Schäden verlieren bestimmte Zellen schließlich ihre natürliche Schutzfunktion gegen unkontrolliertes Wachstum – und entarten zu Krebszellen.
Asbest ist für bis zu 90 % der Fälle verantwortlich. Besonders gefährdet waren und sind Personen, die beruflich mit Asbest tätig sind und waren.
Weitere, deutlich seltenere Auslöser sind das asbestähnliche Mineral Erionit, eine zurückliegende Strahlentherapie im Brustbereich, Infektionen mit dem Simian-Virus 40 (SV40) sowie eine Keimbahnmutation im BAP1-Gen, die das individuelle Erkrankungsrisiko erheblich erhöht.
Hinweis: Im Gegensatz zum Lungenkrebs besteht beim Pleuramesotheliom kein nachgewiesener Zusammenhang mit Tabakkonsum. Rauchen erhöht jedoch in Kombination mit Asbest das Lungenkrebsrisiko massiv.
Zur Latenzzeit: Zwischen dem ersten Asbestkontakt und dem Ausbruch der Erkrankung vergehen charakteristischerweise 20 bis 60 Jahre. Für die Entstehung eines Mesothelioms ist dabei keine Mindestdosis bekannt – bereits eine relativ kurze Exposition von wenigen Wochen kann ausreichen, um Jahrzehnte später einen Tumor auszulösen.
Die Stadien des Pleuramesothelioms
Um festzustellen, wie weit das Pleuramesotheliom fortgeschritten ist, nutzen Ärzte weltweit das sogenannte TNM-System – ein einheitliches Schema, das den Tumor nach Größe, Lymphknotenbefall und möglichen Absiedlungen in anderen Organen einteilt. Aus diesen drei Werten ergibt sich ein Gesamtstadium von I bis IV: Je höher die Zahl, desto weiter ist die Erkrankung fortgeschritten. Das Ergebnis dieser Einstufung entscheidet darüber, welche Behandlung sinnvoll ist – und ob überhaupt eine Operation in Frage kommt.
Kategorie | Bedeutung |
T1 | Tumor auf das Brustfell der betroffenen Seite begrenzt |
T2 | Einwachsen in Zwerchfellmuskulatur oder Lungengewebe |
T3 | Lokal fortgeschritten, aber prinzipiell operierbar |
T4 | Technisch nicht operierbar (z. B. Befall von Wirbelsäule oder Herzmuskel) |
N1 | Lymphknotenbefall auf der gleichen Seite |
N2 | Lymphknotenbefall auf der Gegenseite oder oberhalb des Schlüsselbeins |
M1 | Absiedlungen in anderen Organen (Fernmetastasen) |
Die Stadien im Überblick:
- Stadium I (A/B): Frühestes Stadium – der Tumor ist noch auf das Brustfell begrenzt, keine Lymphknoten betroffen
- Stadium II: Tumor hat begonnen, sich auf Lymphknoten der gleichen Seite auszubreiten
- Stadium IIIA: Weiter fortgeschritten, Lymphknoten der gleichen Seite betroffen
- Stadium IIIB: Tumor nicht mehr operierbar oder Lymphknoten auf der Gegenseite befallen
- Stadium IV: Schwertstes Stadium – der Tumor hat Absiedlungen in anderen Organen gebildet
Eine Operation wird in der Regel nur in den Stadien I bis IIIA und beim epitheloiden Zelltyp erwogen. In höheren Stadien legt ein Team aus Spezialisten verschiedener Fachrichtungen gemeinsam den individuell passenden Behandlungsplan fest.
Symptome des Pleuramesothelioms
Das Pleuramesotheliom verursacht im Frühstadium häufig keine oder nur unspezifische Beschwerden – ein Hauptgrund dafür, dass die Diagnose oft zu spät gestellt wird. Die Symptome entwickeln sich schleichend über Monate und können leicht mit anderen Erkrankungen verwechselt werden.
Frühe Symptome
Im Anfangsstadium ist die Erkrankung oft relativ symptomarm. Zu den ersten Warnsignalen zählen:
- Verminderte Belastbarkeit und allgemeine Schwäche ohne erkennbare Ursache
- Dumpfer, diffuser Schmerz in der Brustwand
- Einseitiger Pleuraerguss – eine Flüssigkeitsansammlung im Brustfellspalt, die häufig als erster Befund im Röntgenbild auffällt und Atemnot verursacht
- Hartnäckiger Reizhusten, der auf gängige Medikamente nicht anspricht
Symptome im Endstadium
- Massive Atemnot durch den wachsenden Tumorpanzer und wiederkehrende Pleuraergüsse
- Starke Schmerzen im Brustkorb, besonders wenn der Tumor in Brustwand, Rippen oder Zwischenrippennerven einwächst
- Horner-Syndrom durch Nerveninfiltration (herabhängendes Augenlid, verengte Pupille)
- Heiserkeit durch Einwachsen in den Kehlkopfnerv
- Nachtschweiß, wiederkehrende Fieberschübe
- Tumorkachexie: extremer ungewollter Gewichtsverlust und allgemeine Entkräftung
Wie stirbt man an einem Pleuramesotheliom?
Die häufigste direkte Todesursache ist respiratorisches Versagen – Atemversagen. Der Tumor wächst flächenhaft entlang der Pleuraflächen und bildet schließlich einen Tumorpanzer, der die Lunge ringförmig umschließt und deren lebensnotwendige Ausdehnung beim Atmen mechanisch verhindert. Wiederkehrende, teils blutige Pleuraergüsse verschlechtern die Lungenfunktion zusätzlich.
Neben dem Atemversagen führt der fortschreitende körperliche Verfall durch die aggressive Krebserkrankung selbst zum Tod. Unbehandelt führt das Pleuramesotheliom in der Regel innerhalb weniger Monate zum Tod.
Diagnose des Pleuramesothelioms
Die Diagnose ist eine große Herausforderung: Die Symptome sind unspezifisch, und das Pleuramesotheliom kann unter dem Mikroskop anderen Krebsarten täuschend ähnlich sehen. Die Diagnostik erfordert daher immer eine Kombination aus Bildgebung und Gewebeuntersuchung und sollte in spezialisierten Mesotheliomeinheiten erfolgen.
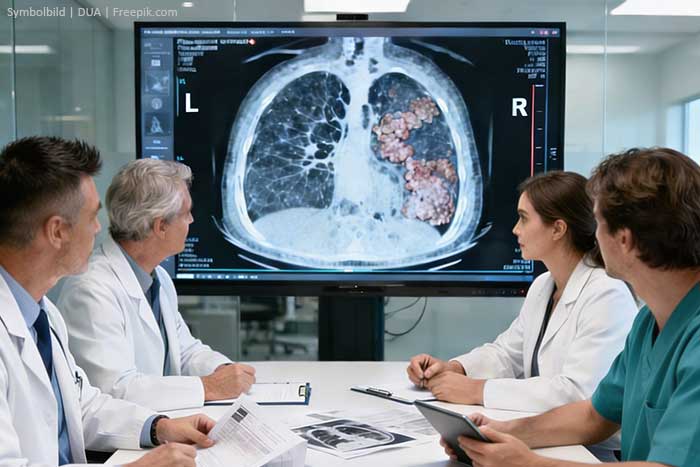
Pleuramesotheliom im CT und PET-CT
Computertomografie (CT): Die kontrastverstärkte CT des Brustkorbs gilt als beste Methode zur Beurteilung von Ausdehnung und Eindringtiefe des Tumors. Typische Befunde sind eine knotig verdickte, zirkuläre Pleura sowie Lymphknotenbefall. Sie dient auch zur Suche nach Metastasen in anderen Organen.
PET-CT: Dieses ergänzende Verfahren macht die Stoffwechselaktivität des Tumors sichtbar. Es hilft dabei, gutartige von bösartigen Prozessen zu unterscheiden und ist besonders wertvoll für das Staging vor einer geplanten Operation – also die Beurteilung, wie weit sich der Tumor bereits ausgebreitet hat.
Pleuramesotheliom im Röntgenbild
Das Röntgenbild des Brustkorbs steht meist am Anfang der Diagnostik. Es zeigt häufig einen einseitigen Pleuraerguss oder Verschattungen durch Tumorauflagerungen an der Brustwand. Auch typische asbestbedingte Veränderungen wie Rippenfellverkalkungen (Plaques) können dargestellt werden.
Allein auf Grundlage eines Röntgenbildes lässt sich jedoch nicht beurteilen, ob ein bösartiger Tumor vorliegt – weiterführende Untersuchungen sind immer notwendig.
Weiterführende Radiologie und Biopsie
MRT: Wird ergänzend eingesetzt, um das Einwachsen des Tumors in komplexe Strukturen wie Brustwand, Zwerchfell, Wirbelkörper oder Spinalkanal zu beurteilen.
Sonografie: Dient der gezielten Steuerung von Punktionen bei Pleuraergüssen.
Gewebeprobe – der einzige sichere Weg zur Diagnose: Die einzig sichere Diagnose liefert eine Gewebeprobe. Eine Untersuchung der Flüssigkeit aus dem Brustkorb allein reicht meist nicht aus – bösartige Zellen lassen sich dabei nur bei etwa jedem zweiten Patienten nachweisen.
Die Gewebeprobe wird in der Regel über eine kleine Kamera, die durch einen winzigen Schnitt in den Brustkorb eingeführt wird (sogenannte Brustspiegelung). So können Ärzte gezielt Proben aus verschiedenen Stellen des Brustfells entnehmen und gleichzeitig beurteilen, wie tief der Tumor bereits ins Gewebe eingewachsen ist.
Ist eine Operation geplant, wird zuvor außerdem geprüft, ob die Lymphknoten im Brustkorb befallen sind – mithilfe eines Ultraschallverfahrens, das durch die Atemwege eingeführt wird.
Die entnommenen Gewebeproben werden im Labor mit speziellen Färbemethoden untersucht, um das Pleuramesotheliom sicher von anderen Krebsarten – insbesondere Lungenkrebs – zu unterscheiden. Denn beide können sich unter dem Mikroskop sehr ähnlich sehen.
Therapie und Behandlung
Die Behandlung des malignen Pleuramesothelioms ist komplex. Aufgrund der Aggressivität des Tumors ist in den meisten Fällen ein multimodaler Therapieansatz erforderlich – also eine Kombination aus Operation, Chemotherapie und Strahlentherapie. Das Therapieziel ist in den meisten Fällen nicht die vollständige Heilung, sondern eine maximale Krankheitskontrolle, die Verlängerung der Lebenszeit und der Erhalt der Lebensqualität.
Chemotherapie beim Pleuramesotheliom
Die Chemotherapie gehört bei den meisten Patienten zur Behandlung dazu – entweder als alleinige Therapie oder in Kombination mit einer Operation.
Das am häufigsten eingesetzte Medikamentenpaar sind Cisplatin und Pemetrexed, die über die Vene verabreicht werden – in der Regel in mehreren Behandlungsrunden über einige Monate. Bei etwa jedem dritten Patienten geht der Tumor dadurch zumindest teilweise zurück. Die mittlere Überlebenszeit liegt mit dieser Behandlung bei etwa 12 Monaten.
Bei Patienten, bei denen eine Operation nicht möglich ist oder bei denen die aggressiveren Tumorformen vorliegen, wird heute zunehmend die Immuntherapie als Alternative zur Chemotherapie eingesetzt – mit teils deutlich besseren Überlebensdaten. Mehr dazu im folgenden Abschnitt.
Spricht der Tumor auf Cisplatin und Pemetrexed nicht mehr an oder kehrt die Erkrankung zurück, stehen weitere Medikamente zur Verfügung, die dann eingesetzt werden können.
Immuntherapie beim Pleuramesotheliom
In den letzten Jahren hat die Immuntherapie die Behandlungsmöglichkeiten deutlich erweitert. Statt den Tumor direkt anzugreifen, setzt sie an einem anderen Punkt an: Sie hebt eine Art „Bremse“ im Immunsystem auf, die Krebszellen normalerweise nutzen, um sich vor der körpereigenen Abwehr zu schützen. Ist diese Bremse gelöst, kann das Immunsystem den Tumor wieder erkennen und bekämpfen.
Die Kombination der Wirkstoffe Nivolumab und Ipilimumab ist für Patienten zugelassen, bei denen eine Operation nicht möglich ist – insbesondere bei den aggressiveren Tumorformen. Sie erreicht eine mittlere Überlebenszeit von 18,1 Monaten und ist damit der reinen Chemotherapie überlegen.
Auch der Wirkstoff Pembrolizumab steht in Kombination mit Chemotherapie als Behandlungsoption zur Verfügung.
Neue Therapieansätze und aktuelle Studien
Die Forschung konzentriert sich auf Verfahren, die die lokale Tumorkontrolle verbessern oder die Wirksamkeit systemischer Therapien erhöhen:
- HITOC / HITHOC: Spülung der Brusthöhle mit einer erwärmten Chemotherapielösung unmittelbar nach der Operation – mit dem Ziel, verbliebene mikroskopische Krebszellen abzutöten.
- Tumor Treating Fields (TTFields): Bei diesem Verfahren werden über spezielle Pflaster, die auf die Haut geklebt werden, schwache elektrische Felder erzeugt. Diese stören die Teilung von Krebszellen und können so das Tumorwachstum verlangsamen. Die Methode ist in Europa in Kombination mit Chemotherapie zugelassen.
- Aktuelle Forschung: Mehrere laufende Studien untersuchen derzeit, wie verschiedene Behandlungsansätze noch besser miteinander kombiniert werden können – zum Beispiel der Einsatz von TTFields gemeinsam mit anderen Therapien oder die Frage, welche Medikamente nach einer Operation den größten Nutzen bringen.
Palliative Therapie und Symptomkontrolle
Wenn keine lebensverlängernde Therapie mehr möglich oder gewünscht ist, steht die Linderung von Beschwerden im Vordergrund:
- Atemnot und Pleuraerguss: Wiederkehrende Flüssigkeitsansammlungen werden durch Pleurapunktionen oder dauerhafte Drainagesysteme entlastet. Eine Talkumpleurodese – das gezielte Verkleben des Brustfells – kann ein erneutes Nachlaufen der Flüssigkeit verhindern.
- Schmerztherapie: Neben Medikamenten ist die Strahlentherapie wirksam zur Schmerzlinderung, insbesondere wenn der Tumor in Brustwand oder Wirbelsäule einwächst.
- Unterstützende Maßnahmen: Ernährungsberatung, Physiotherapie und psychoonkologische Betreuung sind feste Bestandteile einer ganzheitlichen palliativen Versorgung.
Behandlung in Spezialkliniken und Mesotheliomzentren
Aufgrund der Seltenheit und Komplexität sollte die Behandlung zwingend in zertifizierten Mesotheliomeinheiten erfolgen. In diesen Zentren arbeiten Spezialisten aus Thoraxchirurgie, Pneumologie, Onkologie, Strahlentherapie und Psychoonkologie eng zusammen. Jeder Behandlungsplan wird individuell in einem interdisziplinären Tumorboard festgelegt.
Für Patienten hat die Behandlung in einem Zentrum konkrete Vorteile: höhere Fallzahlen bedeuten größere Expertise, der Zugang zu klinischen Studien ist leichter, und die enge Kooperation mit Berufsgenossenschaften erleichtert die Wahrung rechtlicher Ansprüche.
Die Deutsche Krebsgesellschaft (DKG) zertifiziert in Zusammenarbeit mit der gesetzlichen Unfallversicherung spezialisierte Mesotheliomeinheiten in Deutschland.
Prognose, Heilung und Lebenserwartung
Ist ein Pleuramesotheliom heilbar?
Das maligne Pleuramesotheliom gilt in der medizinischen Fachliteratur als nur in Ausnahmefällen heilbar. Ein entscheidender Grund: Aufgrund des diffusen Wachstumsmuster ist eine vollständige chirurgische Entfernung – wie sie bei anderen soliden Tumoren angestrebt wird – beim Pleuramesotheliom praktisch nicht möglich. Selbst nach radikalen Eingriffen kommt es im Langzeitverlauf praktisch immer zu lokalen Rückfällen.
Moderne multimodale Therapien zielen daher primär auf maximale Krankheitskontrolle, Lebenszeitverlängerung und Erhalt der Lebensqualität ab.
Es gibt jedoch dokumentierte Einzelfälle mit ungewöhnlich langen Krankheitsverläufen – so wird etwa von einem Patienten berichtet, dessen Diagnose zum Zeitpunkt der Veröffentlichung bereits 13 Jahre zurücklag. Einzelne Patienten können durch moderne Therapien über mehrere Jahre stabil leben, ohne dass die Erkrankung weiter fortschreitet.
Lebenserwartung und Überlebenszeit
Daten | |
Ohne Behandlung | Oft 4–12 Monate |
Mit moderner Therapie (median) | Ca. 14–18 Monate |
Rel. 5-Jahres-Überleben (Männer) | Ca. 8–9 % |
Rel. 5-Jahres-Überleben (Frauen) | Ca. 13–24 % |
10-Jahres-Überleben (Männer) | Ca. 5 % |
10-Jahres-Überleben (Frauen) | Ca. 16 % |
Die wichtigsten Prognosefaktoren:
- Zelltyp: Patienten, bei denen der Tumor aus der günstigeren Zellart (epitheloid) besteht, überleben im Durchschnitt 12 bis 18 Monate. Bei den aggressiveren Zelltypen liegt diese Zeitspanne oft nur bei 4 bis 9 Monaten.
- Alter: Jüngere Patienten unter 70 Jahren haben mit durchschnittlich 18 Monaten eine bessere Prognose als Patienten über 70, bei denen der Durchschnitt bei etwa 11 Monaten liegt.
- Allgemeinzustand: Je besser der körperliche Zustand des Patienten zu Beginn der Behandlung ist, desto günstiger wirkt sich das in der Regel auf den Krankheitsverlauf aus.
Wohin metastasiert das Pleuramesotheliom?
Das Pleuramesotheliom zeichnet sich durch ein sehr aggressives lokales Wachstum aus, während Fernmetastasen im Vergleich zu anderen Krebsarten oft relativ spät auftreten.
Häufige Ausbreitungswege:
- Der Tumor wächst in umliegende Strukturen ein – in das Lungengewebe, das Zwerchfell, die Brustwand und den Herzbeutel.
- Er kann sich auf die Lymphknoten im Brustkorb ausbreiten.
- Im weiteren Verlauf kann er auf die gegenüberliegende Seite des Brustkorbs übergreifen.
- In fortgeschrittenen Fällen kann er durch das Zwerchfell hindurch in den Bauchraum eindringen.
In fortgeschrittenen Stadien können Metastasen auch im Spinalkanal, im Gehirn oder in den Knochen auftreten. Besonders charakteristisch ist zudem die hohe Neigung zu Implantationsmetastasen entlang von Operationsnarben oder Drainagekanälen.
Berufskrankheit und rechtliche Ansprüche
Pleuramesotheliom als Berufskrankheit (BK 4105)
Das Pleuramesotheliom ist offiziell als Berufskrankheit Nr. 4105 anerkannt: „durch Asbest verursachtes Mesotheliom des Rippenfells, des Bauchfells oder des Perikards.“
Es gilt als sogenannter Signaltumor: In der Allgemeinbevölkerung ist es so selten, dass sein Auftreten fast immer auf eine berufliche Asbestexposition hindeutet – selbst wenn Betroffene sich zunächst an keinen direkten Kontakt erinnern können.
Etwa 60 bis 90 % der Pleuramesotheliome stehen in direktem Zusammenhang mit einer beruflichen Asbestexposition. Besonders betroffen sind Branchen wie Schiffsbau, Stahl- und Bauindustrie sowie die Herstellung von Asbestzement.
Eine Besonderheit: Für die Entstehung eines Mesothelioms ist keine Mindestdosis bekannt. Bereits eine kurze Exposition von wenigen Wochen kann ausreichen, um Jahrzehnte später eine Erkrankung auszulösen – anders als beim asbestbedingten Lungenkrebs (BK 4104), wo 25 Faserjahre nachgewiesen werden müssen.
Entschädigung und rechtliche Ansprüche
Die Anerkennung als Berufskrankheit eröffnet Betroffenen umfassende Leistungen der gesetzlichen Unfallversicherung:
- Behandlungskosten: Vollständige Übernahme nach modernsten Standards
- Rehabilitation: Spezialisierte Rehabilitationsmaßnahmen
- Verletztenrente: Bei bleibender Erwerbsminderung
- Hinterbliebenenversorgung: Witwen- oder Waisenrenten sowie Sterbegeld im Todesfall
Nach der Anzeige stellt der Unfallversicherungsträger die arbeitstechnischen Voraussetzungen fest und holt in der Regel ein arbeitsmedizinisches Zusammenhangsgutachten ein, um die berufliche Verursachung rechtlich abzusichern.
Berücksichtigt werden dabei auch indirekte Expositionen – etwa durch das Reinigen asbestbelasteter Arbeitskleidung im Haushalt. Da zwischen Asbestkontakt und Erkrankung oft 20 bis 60 Jahre liegen, ist eine schriftliche Dokumentation früherer Expositionen für spätere Anerkennungsverfahren hilfreich.
Pleuramesotheliom vorbeugen
Asbestexposition vermeiden
Die wirksamste Prävention ist die konsequente Vermeidung von Asbestkontakt. Da Asbest in Deutschland seit 1993 verboten ist, liegt der Fokus heute auf dem Umgang mit Altlasten in bestehenden Gebäuden. Asbest kann in Isolierungen, Bodenbelägen, Dachplatten (Eternit) oder Putz- und Spachtelmassen vorkommen.
Grundregel: Asbesthaltige Materialien dürfen niemals eigenhändig gesägt, gebohrt oder entfernt werden. Dabei werden enorme Mengen gefährlicher Fasern freigesetzt. Mit Abbruch und Entsorgung sollten ausschließlich zertifizierte Fachfirmen beauftragt werden.
Arbeitsschutz
Für Personen, die beruflich mit asbesthaltigen Materialien in Kontakt kommen – insbesondere bei Sanierungs- und Renovierungsarbeiten – gelten strikte Vorschriften: Atemschutzmasken und Schutzanzüge sind vorgeschrieben, und Asbestexpositionen sollten schriftlich dokumentiert werden. Diese Dokumentation kann Jahre später entscheidend sein, um Ansprüche bei der Berufsgenossenschaft durchzusetzen.
Die gesetzlich vorgeschriebene Sachkunde für Arbeiten an asbesthaltigen Materialien wird über den Kleinen oder Großen Asbestschein nach TRGS 519 erworben – und muss alle sechs Jahre aufgefrischt werden.
Medizinische Vorsorge
Personen mit früherer Asbestexposition haben Anspruch auf regelmäßige arbeitsmedizinische Kontrollen – auch nach Ende der Tätigkeit, lebenslang über die Gesundheitsvorsorge GVS.
Für Hochrisikogruppen (z. B. Personen mit Asbestose) bietet die gesetzliche Unfallversicherung im Rahmen des Erweiterten Vorsorge-Angebotes (EVA) Bluttests auf die Biomarker Calretinin und Mesothelin an. Diese können ein Mesotheliom bis zu einem Jahr vor klinischen Symptomen anzeigen.
Genetische Beratung
Aktuelle Leitlinien empfehlen für Mesotheliom-Patienten eine genetische Keimbahntestung – insbesondere auf das BAP1-Gen. Ein positiver Befund kann wichtige Impulse für die Vorsorge und Beratung von Familienangehörigen liefern.
Ein allgemeines Screening der Bevölkerung ohne entsprechende Expositionsgeschichte wird derzeit nicht empfohlen.
Das hängt von mehreren Faktoren ab – vor allem vom Zelltyp, dem Stadium bei Diagnose und dem allgemeinen Gesundheitszustand. Ohne Behandlung führt die Erkrankung oft innerhalb weniger Monate zum Tod. Mit moderner Therapie liegt die durchschnittliche Überlebenszeit bei etwa 14 bis 18 Monaten. Einzelne Patienten leben deutlich länger.
Die häufigsten Warnsignale sind Atemnot, ein hartnäckiger Reizhusten, dumpfe Schmerzen im Brustkorb sowie eine einseitige Flüssigkeitsansammlung im Brustkorb. Später kommen oft Müdigkeit, Gewichtsverlust und Appetitlosigkeit hinzu. Da diese Beschwerden unspezifisch sind und auch auf andere Erkrankungen hinweisen können, wird die Diagnose häufig erst spät gestellt.
Einen allgemein gültigen Bluttest zur sicheren Diagnose gibt es nicht. Forscher haben jedoch zwei Biomarker im Blut identifiziert – Calretinin und Mesothelin – die in Kombination bei etwa der Hälfte der Betroffenen ein Mesotheliom bis zu einem Jahr früher anzeigen können. Die gesetzliche Unfallversicherung bietet diesen Test seit 2023 für bestimmte Risikogruppen an. Eine Gewebeprobe zur gesicherten Diagnose ersetzt er nicht.
In den meisten Fällen nicht – die Hauptursache bleibt Asbestkontakt. Eine Ausnahme bildet eine Veränderung im BAP1-Gen, die vererbt werden kann und das Erkrankungsrisiko erheblich erhöht. Bei etwa jedem zehnten Mesotheliom-Patienten lässt sich eine solche Veränderung nachweisen. Aktuelle Leitlinien empfehlen, Betroffenen und ihren Verwandten eine genetische Beratung anzubieten.
Der medizinische Standard ist die Kombination aus Cisplatin und Pemetrexed, die über die Vene in der Regel in 4 bis 6 Behandlungsrunden verabreicht wird. Sie kann bei etwa einem Drittel der Betroffenen zu einer teilweisen Rückbildung des Tumors führen und erreicht eine mittlere Überlebenszeit von etwa 12 Monaten. Ist eine Operation nicht möglich oder liegen aggressivere Tumorformen vor, wird heute zunehmend die Immuntherapie als Alternative eingesetzt. Bei einem Rückfall kann je nach Vorbehandlung eine erneute Gabe von Pemetrexed erwogen werden; alternativ kommen Vinorelbin oder Gemcitabin zum Einsatz.
Das könnte Sie ebenfalls interessieren:
Haben Sie Fragen zu unseren Asbest-Schulungen? Dann kontaktieren Sie uns gerne:
Disclaimer:
Die Inhalte dieses Artikels dienen ausschließlich der allgemeinen Information und ersetzen keine medizinische oder rechtliche Beratung. Trotz sorgfältiger Recherche übernehmen wir keine Gewähr für die Vollständigkeit und Richtigkeit der Angaben. Bei gesundheitlichen Beschwerden oder rechtlichen Fragen wenden Sie sich bitte an einen Arzt oder Fachanwalt.
